探讨乙型肝炎病毒(HBV)前C区1896变异与感染宿主外周血T淋巴细胞亚群之间的关系。
方法将196例乙型肝炎患者分为慢性乙型肝炎(CHB)组(146例)和乙型肝炎肝硬化(LC)组(50例),前者又分为含野生株CHB组(CHBⅠ组,80例)和前C区1896变异株CHB组(CHBⅡ组,66例);后者又分为含野生株LC组(LCⅠ组,19例)和前C区1896变异株LC组(LCⅡ组,31例)。采用特异性引物聚合酶链反应(PCR)检测196例乙型肝炎患者HBV前C区1896变异,并用流式细胞术检测外周血T淋巴细胞亚群的变化。以20名健康献血者作为正常对照组。
结果196例乙型肝炎患者中HBV 前C区1896变异检出率为49.5%;LC组中HBV前C区1896变异检出率为62.0%,高于CHB组(45.2%)。CHB 组CD4+T细胞绝对数明显低于正常对照组(
HBV前C区1896突变株感染的CHB患者较CHB野生株感染患者存在更为严重的T淋巴细胞亚群失衡,这种紊乱可能参与了HBV DNA前C区1896突变株感染导致的乙型肝炎慢性化过程。
To investigate the relationship of hepatitis B virus (HBV) preC region 1896 mutation with peripheral blood T lymphocyte subsets.
MethodsA total of 196 patients with hepatitis B were classified into 146 cases of chronic hepatitis B (CHB) group and 50 cases of hepatitis B liver cirrhosis (LC) group. CHB group was classified into 80 cases of wild-type strain CHB group (CHB Ⅰ group) and 66 cases of preC region 1896 mutation CHB group (CHB Ⅱ group). LC group was classified into 19 cases of wild-type strain LC group (LC Ⅰ group) and 31 cases of preC region 1896 mutation LC group (LC Ⅱ group). In 196 patients with hepatitis B, the specific primers of polymerase chain reaction (PCR) was used to detect the HBV preC region 1896 mutation, and the T lymphocyte subsets in peripheral blood were detected by flow cytometry. A total of 20 healthy subjects were enrolled as healthy control group.
ResultsIn 196 hepatitis B patients, the rate of HBV preC 1896 mutation was 49.5%. The mutation rate in LC group (62.0%) was higher than that in CHB group (45.2%). Compared with the healthy control group, the CD4+T cell absolute number of CHB group decreased significantly (
In CHB patients with HBV preC 1896 mutation, the imbalance of T lymphocyte subsets is more serious than that of CHB patients with wild-type strain. The imbalance may participate in the pathogenesis of chronic hepatitis caused by the HBV preC region 1896 mutation.
有关乙型肝炎病毒(hepatitis B virus, HBV)感染后导致乙型肝炎的发病机制迄今尚未完全阐明。目前学者们一致认为乙型肝炎患者肝脏损伤并不是病毒在肝内复制的直接结果,而是机体对HBV表达产物的免疫应答异常所致[ 1]。T淋巴细胞是主导机体免疫功能最主要的免疫细胞之一,其可直接针对感染HBV的肝细胞膜上所表达的抗原产生免疫反应,参与乙型病毒性肝炎的发病机制。我们通过分析慢性乙型肝炎(chronic hepatitis B, CHB)患者外周血T淋巴细胞亚群与HBV前C区1896变异的关系,探讨其在HBV前C区1896变异所致的CHB和肝硬化(liver cirrhosis, LC)中的意义。
196例乙型肝炎患者均来自上海市公共卫生临床中心2010年1月至2012年12月住院患者。将196例乙型肝炎患者分为CHB 组(146例)和LC组(50例);CHB组再分为野生株CHB组(CHBⅠ组,80 例)和前C区1896变异株CHB组(CHBⅡ组,66例);LC组再分为野生株LC组(LC Ⅰ组,19例)和前C区1896变异株LC组(LC Ⅱ组,31例)。CHBⅠ组患者80例,男60例,女20例,年龄(41±15)岁; CHBⅡ组患者66例,男50例,女16例,年龄(43±14)岁; LC Ⅰ组患者19例,男10例,女9例,年龄(53±12)岁;LC Ⅱ组患者31例,男19例,女12例,年龄(50±12)岁。临床诊断标准参照2010版《慢性乙型肝炎防治指南》[ 2]。所有乙型肝炎患者甲型肝炎病毒(hepatitis A virus, HAV)、丙型肝炎病毒(hepatitis C virus, HCV)、戊型肝炎病毒(hepatitis E virus, HEV)、人类免疫缺陷病毒(human immunodeficiency virus,HIV)相关检测均为阴性,排除酒精性及药物所致肝损伤。正常对照组20名,男11名,女9名,年龄(34±7)岁,均为门诊健康献血者。
1.标本检测
所有患者均于住院第2天早晨空腹抽静脉血5 mL,其中2 mL采用乙二胺四乙酸二钾(EDTA-K2)抗凝,3 mL不抗凝。外周血T淋巴细胞亚群采用美国贝克曼-库尔特FC-500流式细胞仪及CD45-异硫氰酸/CD4-藻红蛋白/CD8-藻红蛋白-德州红/CD3藻红蛋白-花青苷5四色荧光抗体检测。CD3+T、CD8+T、CD4+T绝对细胞数及CD4+/ CD8+比值用流式细胞仪和CXP软件进行荧光信号参数获取和分析。
2. HBV前C区1896变异检测
将3 mL不抗凝血离心后用于检测HBV前C区1896变异。采用BIO-RAD MyCycler聚合酶链反应(polymerase chain reaction, PCR)仪用特异性引物检测HBV前C区1896变异。引物1s(检测变异株):5'-GTGCCT-TGGGTGGCTTTA-3'(1879-1896);引物2s(检测野生株):5'-GTGCCTTGGGTGGCTTTG-3'(1879-1896);引物3as(共用):5'-AGTGCGAATCCACACTCC-3'(2287-2270),引物浓度为10 pmol/μL。试验操作均由专业培训合格人员严格按照相关操作指导书及仪器说明书进行。PCR扩增条件为94 ℃ 5 min,94 ℃ 30 s,65 ℃ 45 s,72 ℃ 1 min,35个循环,最后72 ℃延伸5 min。扩增产物为391 bp。根据电泳结果判断为变异株、野生株。
采用SPSS13.0软件包进行统计学处理,计量资料以 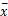
196例乙型肝炎患者中HBV前C区1896变异株总检出率为49.5%(97/196);CHB组患者中HBV前C区1896变异检出率为45.2%(66/146),LC组患者中HBV前C区1896变异检出率为62.0%(31/50)。
CHB组CD3+T细胞、CD8+T细胞绝对数与正常对照组比较均无差异( P>0.05)。LC组CD3+T细胞和CD8+T细胞绝对数明显低于正常对照组( P<0.01、 P<0.05)。CHB组、LC组CD4+T细胞绝对数均明显低于正常对照组( P<0.01)。CHB组、LC组CD4+/CD8+比值与正常对照组比较无差异( P>0.05)。LC组CD3+T细胞、CD4+T细胞及CD8+T细胞绝对数均明显低于CHB组( P<0.01、 P<0.05)。LC组CD4+/CD8+比值明显高于CHB组( P<0.05)。CHBⅠ组CD3+T细胞绝对数与正常对照组比较无差异( P>0.05)。CHBⅡ组CD3+T细胞绝对数明显低于正常对照组( P<0.05)。CHBⅠ组、CHBⅡ组CD4+T细胞绝对数明显低于正常对照组( P<0.01)。CHBⅠ组、CHBⅡ组CD8+T细胞绝对数、CD4+/CD8+比值与正常对照组比较均无差异( P>0.05)。CHB组、LC组及CHBⅡ组CD4+T细胞百分率均明显低于正常对照组( P<0.05)。LCⅠ组、LCⅡ组CD3+T细胞、CD4+T细胞绝对数均明显低于正常对照组( P<0.01)。LCⅠ组、LCⅡ组CD8+T细胞绝对数、CD4+/CD8+比值与正常对照组比较均无差异( P>0.05)。CHBⅡ组CD3+T细胞及CD4+T细胞绝对数均明显低于CHBⅠ组( P<0.05)。CHBⅡ组CD8+T细胞绝对数、CD4+/CD8+比值与CHBⅠ组比较均无差异( P>0.05)。LCⅠ组CD3+T细胞绝对数、CD8+T细胞绝对数、CD4+T细胞绝对数及CD4+/CD8+比值与LCⅡ组比较均无差异( P>0.05)。LCⅡ组CD3+T细胞及CD4+T细胞绝对数均明显低于CHBⅡ组( P<0.01)。LCⅡ组CD8+T细胞绝对数、CD4+/CD8+比值与CHBⅡ组比较均无差异( P>0.05)。见表1:
表1 乙型肝炎各组及正常对照组T淋巴细胞亚群百分率和绝对数比较  |
T淋巴细胞是主导机体免疫功能最主要的免疫细胞之一。大量研究表明,在HBV的清除和发病机制中,细胞免疫起着重要作用,细胞免疫机制是HBV感染的发病机制之一[ 3]。HBV复制过程中极易发生变异,变异的HBV极易逃脱宿主免疫杀伤,这可能是HBV持续性感染的重要原因之一。Lyoo等[ 4]研究发现,核心基因上免疫表型的变异与疾病进展紧密相关。变异抗原与人白细胞抗原(human leucocyte antigen, HLA)或T细胞抗原受体(T cell receptor, TCR)结合的活性下降,或出现变异抗原与HLA和TCR结合后的空间结构发生改变,致使变异抗原不仅不能活化T细胞,而且可占据TCR位点,产生对野生型抗原识别的“拮抗作用(antagonism)”,引起T细胞对靶抗原的免疫耐受[ 5]。有研究表明,HBV DNA前C区1896变异位G-A点突变,导致乙型肝炎e抗原(HBeAg)前体蛋白合成中断,HBeAg减少或消失。特异性杀伤性T细胞(cytotoxic T-lymphocyte, CTL)与肝细胞膜上的乙型肝炎核心抗原(HBcAg)结合作用增强,造成HBV感染的肝细胞大量坏死,引起肝炎加重、恶化。HBV DNA前C区1896变异与重型肝炎的发生有密切的关系[ 6, 7]。HBV DNA前C区G1896A变异、G1899A变异、前S1缺失、前S2缺失及其他变异均与高风险的肝细胞癌独立相关[ 8]。本研究中LC组HBV DNA前C区1896变异的检出率为62.0%,明显高于CHB组(45.2%)。
本研究结果显示,LC组外周血CD3+T细胞绝对数低于正常对照组,CHBⅠ组与正常对照组比较无差异;CHBⅡ组和LCⅡ组外周血CD3+T细胞绝对数低于正常对照组;CHBⅡ组CD3+T细胞绝对数与CHBⅠ组、LCⅡ组比较差异有统计学意义,且HBV DNA前C区1896突变株感染的CHB患者外周血CD3+T细胞降低更为明显。
CHB组外周血CD8+T细胞绝对数与正常对照组比较差异无统计学意义,而LC组则明显低于正常对照组;CHBⅡ组与CHBⅠ组比较、LCⅠ组与LCⅡ组比较、CHBⅡ组和LCⅡ组比较,CD8+T细胞绝对数差异均无统计学意义。这表明CD8+T细胞仅在LC患者外周血中显著降低,这与之前万学发等[ 9]研究结果有差异,但与李秀梅等[ 10]研究结果一致。CD8+细胞毒性T细胞通过细胞因子溶解受HBV感染的肝细胞和刺激肝细胞再生清除HBV[ 11],而Th1型和Th2型CD4+T细胞同样通过细胞因子介导的体液免疫的抗体中和HBV和细胞免疫抑制病毒复制[ 12]。Carey等[ 13]研究发现,在抗病毒联合治疗后,患儿体内HBV DNA载量与HBV特异性T细胞增殖呈负相关,尤其在治疗后28周尤为明显。CD8+T细胞研究结果的不一致可能与CHB患者中病情程度及病程长短有关,而与是否存在HBV DNA前C区1896变异无关,同时也有待于对特异性CD8+T细胞的进一步研究。
本研究中,乙型肝炎各组外周血CD4+T细胞绝对数均低于正常对照组;CHBⅡ组CD4+T细胞低于CHBⅠ组,而LCⅡ CD4+T细胞绝对数与LCⅠ组比较差异无统计学意义。You等[ 14]研究发现CHB患者CD4+T淋巴细胞比例下降,并且与HBV DNA滴度有一定线性关系。本研究中外周血CD4+T细胞绝对数变化结果与万学发等[ 9]和李秀梅等[ 10]研究结果基本一致。表明外周血CD4+T细胞在肝硬化组降低最为明显;CD4+T细胞在HBV DNA前C区1896变异株CHB患者降低较野生株CHB明显,而在LC组中变异株与野生株变化不明显。外周血CD4+T细胞可能参与了HBV DNA前C区1896变异CHB的发病过程,也可能是HBV DNA前C区1896变异株感染的后果之一。本研究由于缺乏HBV特异性CD8+T细胞和CD4+T细胞的相关数据,无法说明HBV特异性CD8+T细胞和CD4+T细胞在HBV DNA前C区1896变异CHB的发病过程所发挥的作用,这还有待于进一步研究。
LC患者存在免疫功能低下,肝脏局部和全身免疫功能均异常。本研究结果显示,CHB各组CD4+/ CD8+比值与正常对照组比较均无差异;而LC组CD4+/CD8+比值明显高于CHB组。这表明虽然CHB患者外周血CD8+T细胞和CD4+T细胞存在一定程度的降低,但其比值变化不大。LC患者与CHB患者可能存在不同的免疫紊乱或免疫失衡。
邹桂舟等[ 15]研究发现HBV DNA前C区1896变异株患者丙氨酸氨基转移酶(alanine aminotransferase, ALT)和血胆红素(serum bilirubin, SB)较野生株患者明显增高,在病情越重的患者中突变检出率也越高。本研究HBV DNA前C区1896变异株CHB患者外周血CD3+T细胞及CD4+T细胞绝对数明显低于野生株CHB患者,而CD8+T细胞绝对数两者变化不大。表明存在HBV DNA前C区1896变异的CHB患者体内细胞免疫状态有别与野生株CHB患者,可能与该变异株对抗病毒敏感性降低有关。LC组CD8+T细胞和CD4+T细胞显著下降的可能原因是由于过量的HBV前C区1896 突变株入侵肝细胞,超过了机体的细胞免疫负荷,从而造成T淋巴细胞的大量死亡;也可能是其病程进展造成全身中毒,致使机体细胞免疫功能衰竭,患者不能有效清除病毒,病情长期迁延不愈而导致LC[ 16]。
本研究缺乏相应细胞因子及特异性CD4+T细胞和CD8+T细胞变化的相关数据,故只能对CHB前C区变异患者外周血T淋巴细胞亚群变化做基础性分析,并为之后的特异性T淋巴细胞与乙型肝炎发病机制相关性研究提供一定的基础。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|

