作者简介:骆婷婷,女,1979年生,学士,主管技师,主要从事临床检验诊断学研究。
脓毒血症是各种感染性疾病严重阶段的最终表现,宜尽早使用抗菌药物治疗,但往往抗感染治疗效果较差,可能与细菌耐药和免疫异常因素有关[1],淋巴细胞及亚群的变化在一定程度上可反映患者的免疫状态。为此,我们研究了脓毒血症患者淋巴细胞亚群变化及其临床意义。
收集义乌市中心医院重症监护病房(ICU)脓毒血症患者56例,按患者预后分为死亡组20例和好转组36例,入选标准:符合“国际脓毒血症会议”推荐的诊断标准;排除标准:既往有人类免疫缺陷病毒(HIV)感染、使用免疫抑制、肿瘤和自体免疫性疾病的患者。50名健康对照者与脓毒血症组患者年龄、性别差异无统计学意义( P>0.05)。
清晨空腹抽取外周静脉血2 mL,样本在6 h内测定。采用流式细胞仪分析淋巴细胞亚群占淋巴细胞的百分比。
采用SPSS 11.5进行统计分析,计量数据采用 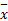
1.淋巴细胞亚群构成比 见 表1。
| 表1 脓毒血症组与健康对照组淋巴细胞亚群构成比(%) |
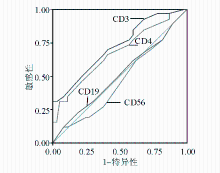
2.淋巴细胞亚群预测脓毒血症死亡的受试者工作特征(ROC)曲线
以20例脓毒血症死亡患者为阳性,36例脓毒血症好转患者为阴性,根据淋巴细胞亚群比绘制ROC曲线,见 图1。CD3+、CD4+、CD19+、CD16+CD56+预测脓毒血症死亡ROC曲线下面积分别为0.719、0.673、0.508、0.465。 CD4+、CD3+对脓毒血症死亡的预测准确性为中等,CD19+、CD16+CD56+准确性较差。若以35.6为临界值,则CD3+CD4+预测脓毒血症死亡的敏感性和特异性分别为69%和72%;若以52.4为临界值,则CD3+预测脓毒血症死亡的敏感性和特异性分别为62%和68%。
本研究发现脓毒血症患者淋巴细胞亚群间变化不平衡,这反映脓毒血症患者存在严重的免疫炎症调节功能紊乱,最终导致以非特异性免疫功能障碍为主的免疫麻痹,大部分患者可能死于低免疫状态,脓毒血症免疫功能紊乱在一定程度上影响预后。国外研究也证实了与本研究相似的结果,但在构成比数值上存在差异[ 2]。本研究比较脓毒血症好转组与死亡组淋巴细胞亚群构成比存在差异,这表明死亡患者淋巴细胞亚群紊乱更加严重,在脓毒血症机体免疫系统中,细胞免疫和体液免疫在对抗感染中起关键作用。陈小枫等[ 3]的研究也得出了与本研究相似的结果,但本研究与陈小枫等[ 3]研究在构成比数值存在差异,原因可能是仪器和方法[ 4]、疾病严重度、人群个体[ 5]、样本数量等方面存在差异。进一步分析淋巴细胞亚群预测脓毒血症死亡的ROC曲线,说明淋巴细胞亚群检测可以作为预测脓毒血症死亡的辅助手段,当然合适的临界值还需要进行大量临床研究进一步确定。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|