通讯作者:张祥文,联系电话:0717-6483576。
作者简介:罗春华,男,1972年生,学士,副主任技师,主要从事临床化学实验诊断和研究工作。
研究不同来源肾性蛋白尿与血脂组分及高敏C反应蛋白(hs-CRP)水平的相关性。
方法根据尿蛋白电泳图谱特点将203例肾病患者分为3组:肾小球性蛋白尿组(102例)、肾小管性蛋白尿组(30例)和混合性蛋白尿组(71例)。对照组140名为同期健康体检者。检测所有受试者24 h尿蛋白总量(U-TP)并进行尿蛋白电泳分析,测定空腹血清总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、载脂蛋白A(apo A)、载脂蛋白B(apo B)、脂蛋白(a)[Lp(a)]、hs-CRP水平。
结果与对照组比较,各肾病组24 h U-TP均显著增高(
肾小球性及混合性蛋白尿患者存在明显脂质代谢紊乱,其程度与24 h尿蛋白排泄量呈正相关;肾性蛋白尿患者存在不同程度的炎症状态,单纯性肾小管型蛋白尿组最重。提示临床上及时纠正肾病患者脂质代谢紊乱和炎症状态对于改善其肾脏病理状态具有重要意义。
Moorhead等[ 1]于1982年提出“脂质肾毒性”假说后,血脂异常与肾脏损害相关性的研究得到了国内外研究者的重视,并认识到肾脏是继心、脑血管之后,遭受血脂异常危害的另一个重要靶器官。大量实验研究与临床观察证实高脂血症在引起和促进肾脏疾病发生和发展中发挥着重要作用。长期高脂血症可使肾脏结构发生渐进性改变,诱发和加剧肾损伤,促进肾小球硬化,出现蛋白尿。我们通过尿蛋白质电泳技术,确定蛋白尿来源和肾脏病变部位,研究不同肾脏病变部位患者血脂代谢特点。
肾病组共203例,均为2008年1月至2010年6月宜昌市中心人民医院肾内科收治并确诊的肾病患者,男96例,女107例,年龄1867岁。其中肾病综合征(NS) 40例、慢性肾功能衰竭(CRF) 45例、慢性肾炎31例、IgA肾病20例、系统性红斑狼疮(SLE) 11例、糖尿病肾病(DN) 14例、高血压 Ⅲ期14例、多发性骨髓瘤(MM)4例、过敏性紫癜13例、血管炎3例、肾移植2例、痛风肾2例、药物性肾损害4例。根据尿蛋白电泳图谱特点将肾病组分成3组,其中肾小球性蛋白尿组102例、肾小管性蛋白尿组30例、混合性蛋白尿组71例。对照组140名为同期宜昌市中心人民医院保健科健康体检者,男65名,女75名,年龄1868岁。2组均排除原发性高脂血症及肝胆系统疾病,检测前3个月未服用过影响血脂代谢的药物。
1. 所有受试者均按要求留取24 h尿,送检尿液当日清晨抽取空腹12 h以上静脉血,立即分离血清。用日立HITACHI 7600全自动生化仪检测24 h尿蛋白总量(24 h U-TP)、血清总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、载脂蛋白A(apo A)、载脂蛋白B(apo B)、脂蛋白(a)[(Lp(a)]、高敏C反应蛋白(hs-CRP),用法国SEBIA电泳仪进行非浓缩尿十二烷基硫酸钠-琼脂糖凝胶电泳(SDS-AGE)分析。24 h U-TP检测采用染料结合法, TC、TG检测采用酶法,HDL-C、 LDL-C采用选择性遮蔽法,试剂均由德国HUMAN公司生产;apo A、apo B、Lp(a)采用免疫透射浊度法,试剂由日本第一化学株式会社生产;hs-CRP采用颗粒增强免疫透射浊度法,试剂由上海德赛公司生产。
计量资料用 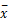
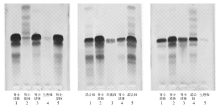
一、肾小球性蛋白尿、肾小管性蛋白尿、混合性蛋白尿、单纯性白蛋白尿、生理性蛋白尿电泳结果见 图1。
二、与对照组比较,肾病各组24 h U-TP均明显增高( P<0.01),肾小球性蛋白尿组血清TC、TG、HDL-C、LDL-C、apo A、apo B、Lp(a)、hs-CRP水平明显增高( P<0.01),混合性蛋白尿组TG、Lp(a)、hs-CRP水平显著增高( P<0.01),肾小管性蛋白尿组Lp(a)、hs-CRP水平明显增高( P<0.01)。与肾小管性蛋白尿组比较,肾小球性蛋白尿组血清TC、TG、HDL-C、LDL-C、apo A、apo B、Lp(a)水平明显升高( P<0.01),而hs-CRP水平降低( P<0.01);混合性蛋白尿组24 h U-TP明显升高( P<0.01),TC、TG、LDL-C、apo B、Lp(a)升高( P<0.05),hs-CRP水平降低( P<0.05)。见 表1。
表1 4组24 h U-TP、血脂及hs-CRP检测结果比较(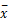 ±s) ±s) |
非浓缩尿SDS-AGE分析是利用琼脂糖凝胶的选择性及多孔性并结合蛋白质相对分子质量,在电场中将尿液中不同蛋白质组分分离。根据尿液蛋白质性质及其分子量差异,尿蛋白电泳图谱分为生理性蛋白尿(仅有白蛋白淡染区带)、肾小球性蛋白尿(中分子和高分子蛋白区带)、肾小管性蛋白尿(低分子蛋白区带)及混合性蛋白尿(低、中、高型蛋白区带,即肾小球性和肾小管性同时存在)。本研究主要根据尿蛋白电泳图谱区分蛋白尿来源,并将肾病组(肾性蛋白尿)分为肾小球性蛋白尿组、肾小管性蛋白尿组和混合性蛋白尿组。
动物实验证实,高脂血症可诱发和加剧肾损伤[ 2],促进肾小球硬化,脂质通过受损肾小球滤过膜进入系膜区,引起系膜细胞增生和基质增多,滤过的脂质又可被肾小管重吸收,导致肾间质纤维化[ 3]。肾病患者继发血脂代谢紊乱的确切机制并未完全阐明。肾性蛋白尿患者血液中蛋白质从尿中丢失引发的血浆胶体渗透压降低,刺激肝细胞合成较多的白蛋白,大相对分子质量的脂蛋白合成亦随之增加,但其难以从肾脏排出,而相对分子质量相对小的脂酶或脂酶辅助因子从尿中丢失致脂代谢紊乱[ 4]。蛋白尿可上调胆固醇生物合成途径中限速酶 3-羟基-3-甲基戊二酰辅酶A(HMG-COA)还原酶的活性,并下调其分解代谢过程中限速酶胆固醇 7α-羟化酶(Ch-7α)的活性[ 5],结果血中胆固醇浓度升高。本研究中肾小球性及混合性蛋白尿患者24 h尿蛋白质排泄量与脂质代谢紊乱呈正相关,而单纯性肾小管性蛋白尿患者肾小球滤过膜功能正常,对蛋白质滤过选择性高,24 h尿蛋白排泄量较少,对血脂水平影响较小。
肾小球硬化与动脉粥样硬化有相似的病理生理机制,本质是血管壁的慢性炎症过程[ 6]。最近研究表明,炎症影响细胞水平的胆固醇稳态是加速脂质介导的动脉粥样硬化和肾脏损害的中心环节[ 7]。生理状态下,一旦细胞内胆固醇含量增高,多种细胞可以通过自身调节改变摄取脂质的受体表达,如通过调节使低密度脂蛋白(LDL)受体水平降低来维持细胞内胆固醇稳态,避免脂质在细胞内的过度聚集,防止泡沫细胞的形成。但Ruan[ 8]等研究表明炎症因子[白细胞介素-1(IL-1)及肿瘤坏死因子α(TNF-α)等]可以打破这种细胞内胆固醇介导的负反馈调节,使得系膜细胞或血管平滑肌细胞即使在细胞内胆固醇含量高的状态下也表达大量的LDL受体,LDL被大量摄入血管平滑肌细胞内,大大超过其清除能力而使之最终变成泡沫细胞。可以认为,炎症因子是动脉粥样硬化和肾脏病进展的重要危险因素,与脂质一起造成肾脏进行性损害。换言之,即使肾病患者血脂水平在参考范围内,如果机体存在炎症状态,由于炎症因子的介导仍然可引起细胞内胆固醇沉积而致血管硬化。
hs-CRP是炎症时肝脏合成的一种急性时相蛋白质,是各种炎症标志物中最具临床价值的指标之一。研究中肾性蛋白尿患者血清hs-CRP水平增高,尤以肾小管性蛋白尿组增高最明显,表明其存在明显炎症状态。但其血脂水平并未表现明显紊乱,是否与炎症因子介导的胆固醇细胞内沉积有关尚需证实。临床上对于肾小管性蛋白尿患者,控制和消除其炎症状态不容忽视。
综上所述,肾小球性蛋白尿及混合性蛋白尿患者存在明显脂质代谢紊乱,肾小管性蛋白尿患者与脂代谢紊乱未见明显相关性,却存在较明显的炎症状态。提示临床上在治疗肾病过程中,及时监测和纠正脂质代谢紊乱和机体的炎症状态对于改善肾脏的病理状态,防止和延缓肾损伤具有重要意义。应该注意的是临床上多数高脂血症并未发生进行性肾脏功能不全的改变,相当部分肾病患者亦并未发生血脂代谢紊乱。血脂与肾脏疾病的确切生理病理关系及其相互影响机制仍有待进一步研究。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|