作者简介:余 江,男,1976年生,学士,主管技师,主要从事血液病实验室诊断工作。
提高对原始自然杀伤(NK)细胞白血病实验室诊断的认识。
方法报道1例原始NK细胞白血病,并就其实验室诊断进行讨论及文献复习。
结果原始NK细胞白血病临床表现、形态学、免疫学表型有其特殊表现,实验室检查对其诊断具有重要意义。
结论原始NK细胞白血病是一种临床少见血液系统肿瘤,其诊断需将临床表现与实验室检查结合起来。
To make more progress in understanding the laboratory diagnosis of blastic natural killer(NK) cell leukemia.
MethodsTo report a rare case of blastic NK cell leukemia and review the literature about its laboratory diagnosis.
ResultsBlastic NK cell leukemia showed special features in morphology, immunophenotype, genetic features and clinical features which were important to its diagnosis.
ConclusionsBlastic NK cell leukemia is a rare haematopoietic neoplasm. It should be diagnosed by all available information including clinical symptoms and laboratory tests.
原始自然杀伤(NK)细胞白血病是一种罕见类型血液系统肿瘤, 于1995年国外首次报道, 随后见有陆续报道, 而国内报道不多, 我院近期收治1例此病患者, 现报告如下。
患者男, 67岁, 1年前自感背部疼痛, 自行触及背部有高出皮面皮疹, 未予重视。2个月前, 皮疹加重, 于当地医院就诊为“ 皮肤结节红斑” , 予以“ 雷公藤多甙” 口服及针剂皮下注射, 未见好转。10 d前出现乏力, 并伴有左侧鼻腔鼻涕中带血, 遂入华西医院就诊。
患者神志清楚, 体温37 ℃, 脉搏90次/分, 呼吸20次/分, 血压14.8/9.86 kPa, 全身可见散在褐色、深浅不一的红斑及丘疹, 部分高出皮面, 无明显压痛。双侧腋窝、颈部及腹股沟淋巴结肿大(最大2 cm× 2 cm), 质地中等, 活动度可。肝剑突下3 cm, 脾肋下2 cm, 质地中等, 无触痛。胸骨无压痛, 桶状胸, 双肺呼吸音减低。
按有关操作常规严格进行。
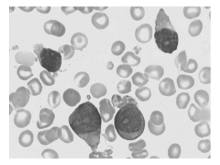
血常规显示, 血红蛋白118 g/L, 血小板91× 109/L, 白细胞2.43× 109/L, 分类:淋巴细胞53%, 中性分叶核细胞37%, 杆状核粒细胞1%, 嗜酸性粒细胞3%, 异常细胞6%。血液生化和尿、粪便常规均正常。计算机体层摄影术(CT)显示, 左上额窦、筛窦及蝶窦炎, 鼻中隔向左偏曲, 颌下及颌下腺旁可见淋巴结肿大, 双腋窝及双腹股沟多发淋巴结肿大, 肝脏肿大, 脾脏肿大, 肝门区及门腔间隙见淋巴结肿大。骨髓涂片形态学检查显示, 骨髓中原始淋巴细胞占54%, 细胞大小不一致, 形态学考虑为淋巴增殖性疾病, 是否为急性淋巴细胞性白血病(ALL)-L2, 建议结合细胞组织化学染色及细胞免疫分型确定细胞性质, 见图1。细胞组织化学染色显示, 原始细胞过氧化物酶染色(POX)(-), 糖原染色(PAS)(+), 非特异性酯酶染色(NAF)(-), 碱性磷酸酶染色(AKP)(+)。细胞免疫分型结果显示, 原始细胞占有核细胞53%, 该群细胞中度表达CD45, 表达CD56、人类白细胞抗原(HLA)-DR, 可疑表达CD4, 见图2, 少数表达CD7和CD117, 不表达CD2、CD3、CD5和CD8, 不表达CD13、CD14、CD33、CD34和CD64。流式细胞仪分析考虑原始NK细胞白血病/淋巴瘤, 但应结合临床。骨髓、淋巴结及皮肤病理活检均示有淋巴细胞浸润, 考虑淋巴细胞肿瘤浸润, Ki-67阳性细胞约20%左右, 原位杂交法检测EB病毒(EBER-ISH )(-), 形态学结合免疫组织化学、抗原受体分子基因重排聚合酶链反应(PCR)结果及临床表现诊断为非霍杰金淋巴瘤, 符合CD4+CD56+血液系统肿瘤, 即原始NK细胞白血病/淋巴瘤。见图3。诊断明确后予以环磷酰胺+吡喃阿霉素+长春新碱+泼尼松(CTOP)方案化疗, 化疗后皮疹消失, 肝脾淋巴结明显消退后出院, 建议在门诊随访定期入院化疗。
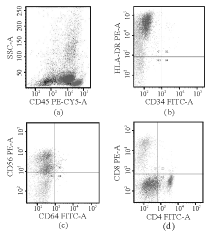 | 图2 细胞免疫分型结果注:a为CD45标记后检测的原始细胞分布图; b示该细胞CD34(+), HLA-DR(-); C示该细胞CD64(-), CD56(+)标记; d示该细胞CD4(± ), CD8(-); PECY5为藻红蛋白花青苷5; PE为藻红蛋白; FITC为异硫氰酸荧光素 |
原始NK细胞白血病为一种少见类型白血病, 和常见的NK细胞白血病/淋巴瘤不同, 其由淋巴母细胞样的细胞组成, 有证据表明其来源于NK系列, 根据其临床表现及特异的免疫学特征被称为CD4+CD56+淋巴瘤/白血病, 世界卫生组织(WHO)分类中属于原始NK细胞白血病/淋巴瘤。最近研究证明, 该疾病来源于二类树突细胞(DC2)或浆细胞树突细胞(pDC), 故提议称为早期浆细胞样树突细胞白血病/淋巴瘤较妥[1]。
原始NK细胞白血病主要从细胞形态、免疫分型、分子生物学等实验室诊断结合临床表现来确诊。文献报道原始NK细胞形态类似于原始淋巴母细胞或原始粒细胞。我们收治的这例患者骨髓中原始细胞从形态上看似有2种不同形态学表现:部分细胞胞体形态比较规则, 圆形或类圆形, 胞浆量偏少, 透明无色或淡蓝色, 可见1~3个清楚核仁, 染色质较细致, 核型没有明显的切迹或折叠凹陷; 另外部分细胞和前面所述细胞基本相似, 但最突出的不同点就是其胞浆量偏多, 可见明显拖尾而导致核型不规则, 并且部分拖尾细胞可见少量空泡, 和文献报道的典型原始NK细胞形态稍不同, 我们分析比较后认为这2种形态表现细胞应为同一种细胞, 来源于淋巴细胞系统, 后从细胞免疫分型结果中得到证实。在同一患者骨髓中这种原始细胞形态异质性表现往往会使我们认为, 其可能为混合细胞性白血病而导致错误的诊断, 因此对于此病的诊断不能靠细胞形态学确诊, 而有的文献报道初诊时被诊断为急性粒细胞白血病也就不足为奇了。原始NK细胞组织化学染色显示其POX(-)、PAS(+)、NAF(-)。有人用透射电镜观察原始NK细胞, 发现其细胞核较大, 胞质较少, 核/质比较高, 核圆形, 轮廓清楚, 内外层核膜平行, 核周隙无扩张。核孔较少, 异染色质团块散在; 胞质内细胞器少见, 偶见圆形线粒体, 线粒体嵴呈不规则板层状。在病理切片中常见部分区域肿瘤以单行排列的形式浸润, 凝固性坏死和嗜血管现象不常见。特殊的形式有肿瘤细胞呈玫瑰花团, 类似“ Homer-Wright” 玫瑰花团[2]。
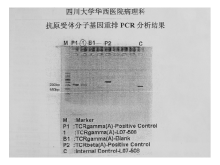
原始NK细胞有其独特的免疫表型, 故细胞免疫学分型为我们诊断的主要依据, 原始NK细胞表达CD4、CD56、HLA-DR、CD45, 弱表达CD116, 强表达CD123, CD68通常(-)或仅在局部表达。CD2、胞浆CD3ε 、细胞毒性分子表达不定, 但通常(-)。原始细胞没有髓系和淋巴细胞特异性标志, 由于CD56可表达在原始粒细胞和前驱T淋巴母细胞白血病/淋巴瘤, 所以在无T细胞或髓系来源的证据时方能诊断为母细胞性NK细胞白血病。另外原始粒细胞和前驱T淋巴母细胞虽然有CD56表达, 但粒酶B活性较NK细胞低90%以上, 且CD16、CD11b、CD57、CD14等均阴性。我们报道的这例患者无论骨髓原始细胞免疫学分型, 还是淋巴结、皮肤及骨髓病例活检结果均符合其独特细胞免疫表型。目前研究认为CD123在原位免疫荧光技术检测中为pDC细胞确定性标志[3]。有学者发现CD123和细胞毒性T细胞(TCL)1在区别树突细胞白血病和其他CD56阳性疾病时有很大帮助, 前者TCL1高表达, 而后者几乎为阴性[4], 这对我们以后诊断此类疾病有重要作用。对原始NK细胞进行细胞遗传学分析发现, 有的病例存在克隆性的染色体改变[5~7], 但并未找到有特异性的染色体异常。另外我们在对这例患者进行TCR基因重排检测时发现其有一弱的TCRγ 重排条带(180 bp), 未见国内有报道, 就其诊断而言, 原始NK细胞可以出现TCR基因重排, 但若无TCR基因重排也同样可以诊断。
从临床表现来看本病多发生于中老年人, 中位发病年龄52岁, 但任何年龄均可以见到。此种疾病倾向累及多个部位, 通常表现为结外的肿瘤, 皮肤病变是最常见形式。淋巴结、软组织、外周血及骨髓可同时受累。该病临床过程具侵袭性, 预后差(仅局限在皮肤病变的病例有较好的预后), 多数患者如不化疗, 疾病进展迅速。联合化疗者完全缓解率可达86%, 但多数患者在短期内复发, 且中枢神经系统损害可为复发的首要表现。由于原始NK细胞白血病临床少见, 与常见NK细胞白血病/淋巴瘤不同, 我们对其临床分类、形态学特点、细胞免疫标志及细胞遗传学特点的了解不够全面, 故有待对其进行进一步的研究。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|